台灣植牙新趨勢:技術創新與價格透明化
隨著台灣植牙技術的突飛猛進,從單顆到全口植牙的選擇日益多元化,讓越來越多人能夠受益於這項先進的口腔醫療技術。在2026年,最新的植牙材料及技術不斷推出,這些材料不僅提高了植牙的成功率,還能確保更舒適的使用體驗。本文將深入探討這些最新的植牙材料,以及它們的價格因素和市場趨勢,幫助您在決策時做出明智的選擇。同時,我們將重點分析植牙過程中的潛在風險、效果與成本的對比,確保您能選擇最適合自己的方案。此外,我們還將揭示植牙技術的未來發展方向,包括如何保證手術的安全性和長期效果。無論您是正在考慮植牙,還是對口腔健康感興趣,這篇文章都將為您提供寶貴的見解,幫助您更好地理解這一重要的醫療選擇。
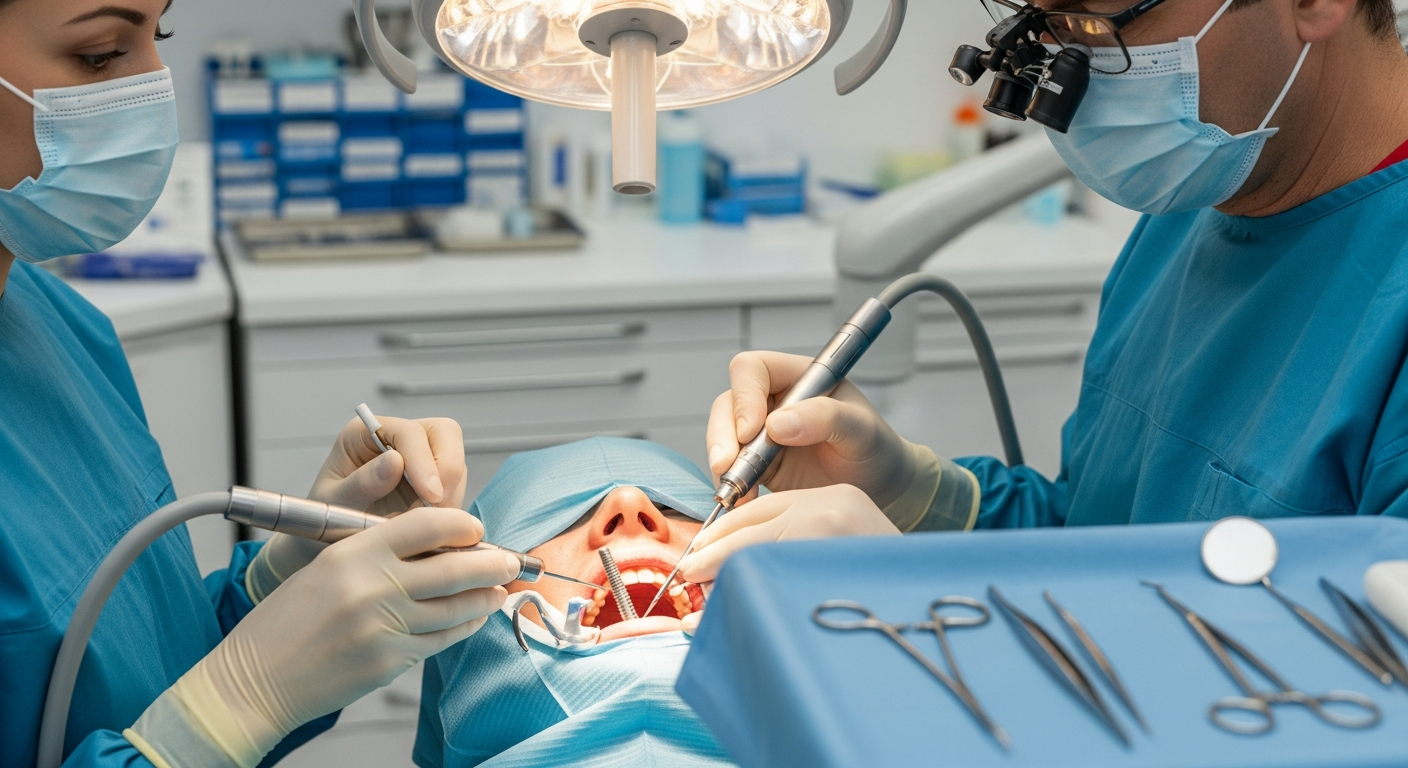
想把缺牙補回來,很多人第一個擔心的是「會不會痛、能不能用很久」,第二個才是「到底要花多少」。在台灣,近年植牙的討論重點逐漸從單純的手術成功,延伸到數位化流程、材料差異與收費透明度,讓決策更有依據。
植牙技術的突破性進展
近年臨床最明顯的變化,是評估與手術的「可視化」與「可重複」。例如錐狀束電腦斷層(CBCT)能更立體地呈現骨量、鼻竇位置與神經走向,降低純憑經驗判斷的誤差;再配合數位口掃、咬合分析與電腦植體規劃,醫師可在術前模擬植體角度與深度,並在特定情況下使用手術導引板(導引式植牙)提升定位精準度。對患者而言,這些流程常見的好處是術前溝通更具體、術中變數更少、也更容易追蹤術後成效。
植牙材料的多元化選擇
材料的「多元」主要反映在三個層次:植體本體、支台齒(abutment)、以及最外層假牙冠。植體本體多以鈦或鈦合金為主,原因在於生物相容性與長期臨床使用經驗;另有氧化鋯植體作為金屬敏感或美觀需求較高者的替代選項,但臨床適用性仍需依個案骨質條件、咬合力與系統設計綜合評估。牙冠端則常見全瓷(如二氧化鋯)與金屬燒瓷等選擇,牽涉到美觀、強度、邊緣密合與清潔維護難易度。理解材料差異的重點不在名詞,而在於它如何影響「耐用性、清潔性與長期穩定」。
植牙費用解析
在台灣,費用透明化的核心是把「一顆植牙」拆成可理解的項目,而非只看單一總價。常見成本構成包含:術前影像與評估(X光、CBCT、口掃或模型)、手術費用(含麻醉方式、手術時間與耗材)、植體與支台齒系統、假牙冠製作、以及術後回診與清潔維護。若需要補骨、補肉、鼻竇增高術或其他前置處置,費用通常會增加。不同診所的報價差異,也可能來自手術難度、醫師經驗、器材流程(是否導引、是否數位化)與追蹤頻率的不同。
要讀懂報價,可留意診所是否清楚列出:包含哪些次數的回診、假牙冠材質與保固條件、以及追加費用觸發條件(例如臨時發現骨量不足是否需改方案)。此外,透明化不代表價格一定更低,而是讓患者能在同一套比較基準下評估「你付的錢對應到哪些臨床流程與材料」。
下表以常見植體系統品牌作為比較單位,提供台灣市場上常見的「單顆植牙(含手術+植體+支台齒+單顆牙冠)」估計區間,方便理解不同系統在實務上可能落在的價格帶;實際報價仍需依個案骨質條件、是否需補骨/補肉、麻醉方式與假牙材質而定。
| Product/Service | Provider | Cost Estimation |
|---|---|---|
| Single-tooth implant package (implant + abutment + crown) | Straumann | 約 NT$80,000–150,000/顆(常見區間,依診所與處置而異) |
| Single-tooth implant package (implant + abutment + crown) | Nobel Biocare | 約 NT$80,000–150,000/顆(常見區間,依診所與處置而異) |
| Single-tooth implant package (implant + abutment + crown) | Dentsply Sirona (Astra Tech) | 約 NT$70,000–140,000/顆(常見區間,依診所與處置而異) |
| Single-tooth implant package (implant + abutment + crown) | Zimmer Biomet | 約 NT$70,000–140,000/顆(常見區間,依診所與處置而異) |
| Single-tooth implant package (implant + abutment + crown) | Osstem | 約 NT$50,000–120,000/顆(常見區間,依診所與處置而異) |
價格、費率或成本估算係依據最新可得資訊整理,但可能隨時間變動。進行財務決策前,建議先自行獨立查證。
植牙風險評估與安全保障
風險評估不只是「能不能植」,更是「怎麼植才安全、長期穩定」。常見風險包含:術中或術後感染、出血與腫脹、鄰近神經或鼻竇相關併發症、植體初期穩定不足導致整合失敗,以及中長期的植體周圍黏膜炎/植體周圍炎(多與清潔、抽菸、糖尿病控制、咬合負荷與回診維護相關)。因此安全保障通常建立在完整病史評估、影像判讀、無菌流程、以及術後維護計畫之上。
實務上較可靠的做法是把「風險」量化並提前處理:例如在術前確認是否需要補骨、是否存在牙周問題需要先控制、是否需要調整咬合或磨牙習慣管理;術後則透過定期追蹤、專業清潔與居家清潔指導,降低長期發炎與骨流失的機率。對患者來說,理解自身的風險因子(如吸菸、血糖控制、口腔清潔能力)往往比單看植體品牌更重要。
植牙技術的未來展望
未來的發展多半圍繞「更精準、更個人化、更可追蹤」。例如以AI輔助的影像判讀與植體規劃,可能提升術前設計的一致性;3D列印與數位工作流程則有機會縮短假牙製作與調整時間;植體表面處理與再生醫學相關材料,亦可能在特定條件下改善骨整合或軟組織穩定性。不過,新技術能否轉換為長期成功率,仍取決於臨床證據、適應症選擇、以及患者的維護配合度。
本文僅供資訊參考,不應視為醫療建議。請諮詢合格的醫療專業人員,以獲得個人化的評估與治療建議。
整體而言,台灣的趨勢正在從「單一價格與單一步驟」轉向「數位化的精準規劃」與「可拆解的費用結構」。當技術與價格資訊更透明,患者更容易以一致的標準比較流程、材料與追蹤內容,並把焦點放在長期穩定所需的風險控制與維護管理上。